![]()
¿Podemos “Aplanar” la Curva de la COVID-19?
Dr. Robert Paulino-Ramírez
Profesor de Virología Médica y medicina Tropical
Director, Instituto de Medicina Tropical & Salud Global Universidad Iberoamericana, UNIBE
El nuevo enemigo de la humanidad es el recién asignado por el Comité Internacional de Taxonomía Viral (ICTV, por sus siglas en inglés), el Coronavirus del Síndrome Respiratorio Agudo Severo- 2 (SARS-CoV-2). A la fecha ha sido capaz de infectar a casi 800 mil personas, y matado a más de 34000 desde su identificación en diciembre del 2019.
Ante patógenos emergentes, los virólogos siempre nos preguntamos las siguientes preguntas: ¿Cuál es su tasa de reproducción, y porqué lo hace de forma tan rápida?, ¿Qué hace a este virus tan bueno para ser transmitido a tantas personas?, y ¿Por qué algunas personas no desarrollan síntomas de inmediato, inclusive permitiendo que sea transmitido cuando las personas son asintomáticas?.
Los virus como este, de origen zoonótico, es decir, que poseen una homología con otros que no son humanos, como los del murciélago, pangolín, y camellos, comparte un 76% de homologías con los CoV del murciélago, y es casi idéntico al causante del brote de 2002, el SARS. El SARS-CoV-2 elige los receptores de enzima convertidora de angiotensina-2 (ACE2) los mismos se encuentran en las superficies de las células endoteliales de los pulmones, en el tracto gastrointestinal, y células de Leydig de los testículos; esto explica los síntomas de la infección, y probablemente el porqué los hombres tienen mayor predisposición a infectarse y tal vez a tener cargas virales capaces de amplificar su transmisión.
¿Qué han hecho los que ya han sobrepasado la fase expansiva de casos?; el mejor ejemplo, es donde todo empezó, China. El gobierno de la provincia de Hubei puso en cuarentena absoluta a la ciudad de Wuhan durante más de 30 días. Esta intervención redujo las nuevas infecciones, y permitió que el sistema de salud pudiese dar respuesta a los casos graves. Hoy día en China no se reportan nuevas infecciones exceptuando aquellas importadas de países que apenas empiezan la fase epidemiológica que hace tres meses ocurrió allí.
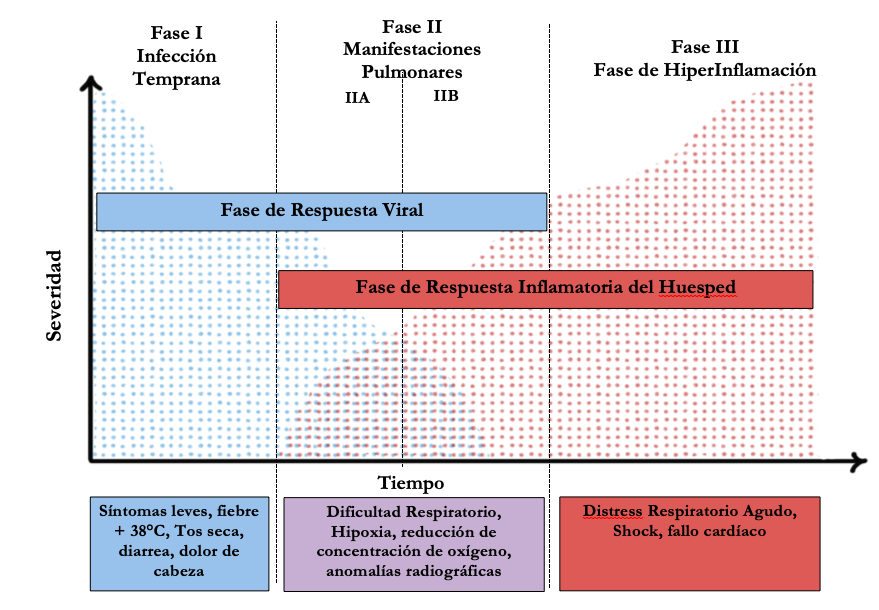
Figura 1. Fases de la historia natural de la COVID-19, la fase inicial permitiría hacer identificación oportuna de casos, y prevenir complicaciones y mortalidad.
Entonces podemos decir que las cuarentenas ¿son las que pueden hacer que se allane la curva de incidencia?, otros países realizaron acciones similares, sin embargo, a la fecha sus sistemas de salud colapsaron, y se muestran insuficientes para tratar los casos agravados. El mejor ejemplo es Italia, ¿qué falló en Italia para que hoy excediera en casos mortales a la misma China?, pues es simple, la complacencia de los sistemas ante la implementación del aislamiento social o “cuarentena light”, permitir conglomerados sociales continuos en medio de un estado inminente, permitir que la gente circule y realice actividades que aumenten la tasa de contagio. Pero no solo eso, es que la experiencia de China no les sirvió a los países europeos para tomar la medidas de preparación y blindar los centros de salud y el equipo sanitario.
Por otro lado tenemos la experiencia de Alemania, ha reportado solamente 92 muertes de un total de 23,974 de casos confirmados, y ¿que ha provocado que el virus de alta tasa infecciosa no genere tantas mortalidades?; cuando analizamos la historia natural del virus encontramos tres fases: 1) la infección temprana (sin síntomas, o muy leves); 2) la fase pulmonar (con dificultad respiratoria); 3) la fase de hiperinflamación (dificultad respiratoria seria, y aumento de mortalidad); [Figura 1] en todas estas fases puede haber contagio, pero cuando se pueden realizar detecciones intensivas de casos, se pueden implementar las medidas de reducción de transmisión de manera más precisa, y fortalecer la necesidad del aislamiento social, en el caso de Alemania durante la primera fase se han estado utilizando antivirales experimentales, y otras intervenciones medicamentosas que al parecer reducen la respuesta inflamatoria que lleva al empeoramiento de los cuadros clínicos.
Entonces que le queda al continente americano que entra en la semana clave para aplanar la curva? Pues debe intensificar sus esfuerzos en la detección de casos, aislamiento de aquellos que puedan transmitirlo, e iniciar los procesos estándares de ensayos clínicos con moléculas ya existentes, porque el diseño de inhibidores específicos para la COVID-19 no está muy cerca, y el número de muertes podría salírseles de las manos a los tomadores de decisión. Mientras tanto, involucrar a la comunidad en la reducción de exposición, en su libro “El Fin de las Epidemias” de Jonathan D. Quick, describe siete pasos que deben tomar las sociedades ante la aparición de un patógeno emergente, 1) activar los liderazgos en todos los niveles sociales; 2) construir sistemas de salud resilientes; 3) fortalecer las tres líneas de defensa: prevención, detección, y respuesta; 4) asegurar un mecanismo de comunicación oportuna y precisa; 5) invertir en la innovación; 6) invertir de forma adecuada antes de que una epidemia ataque; y 7) movilizar las comunidades. Estas siete recomendaciones tendrán un beneficio social y pueden aplanar la curva de forma contundente.