![]()
¿Qué es la epidermólisis ampollosa?
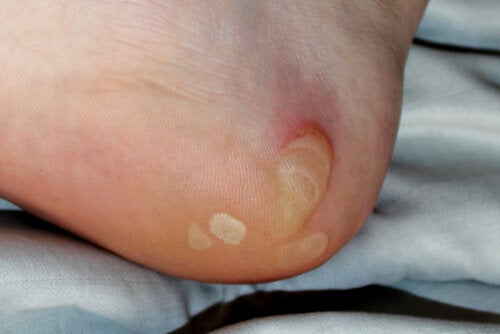
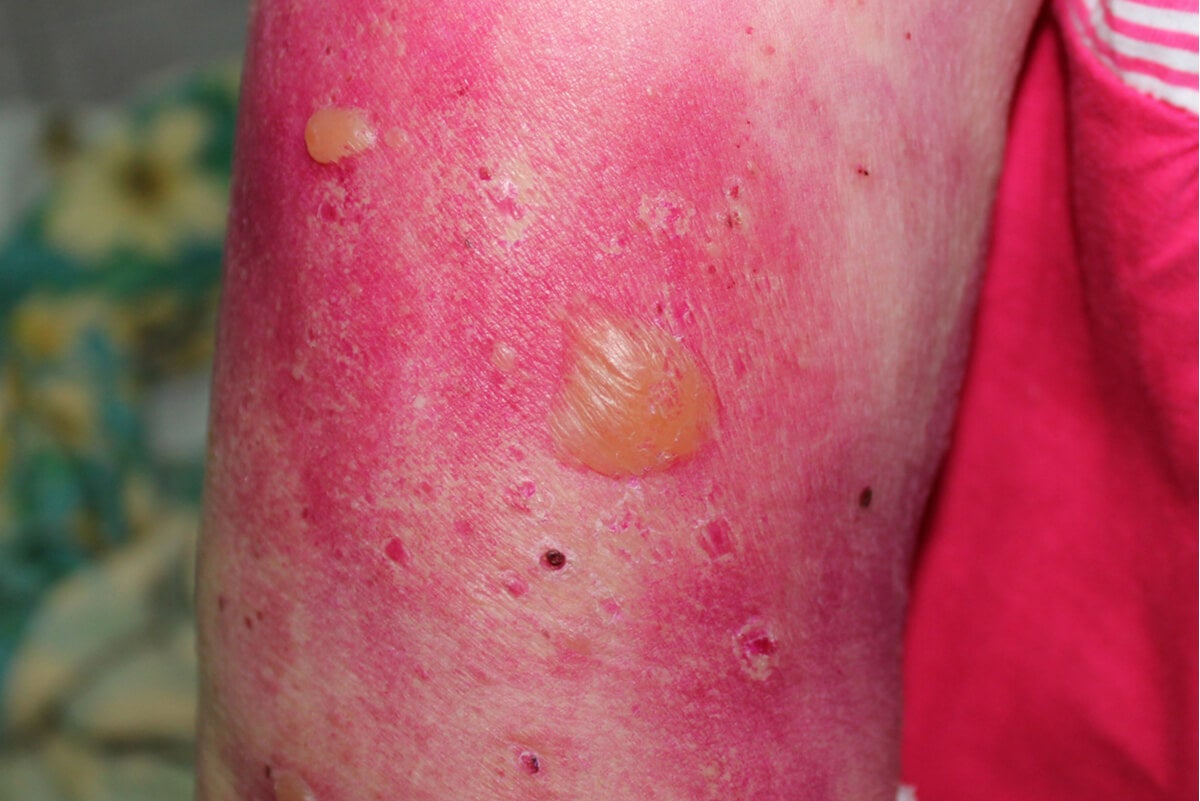
La epidermólisis ampollosa se caracteriza por la aparición de ampollas ante roces y lesiones leves. En los casos más graves, estas se pueden formar en las mucosas que recubren estructuras internas.
- Cáncer infantil: consejos y recomendaciones familiares
- Signo de Popeye: causas, síntomas y tratamientos
- Vejiga neurogénica: síntomas, causas y tratamientos
La epidermólisis ampollosa hace referencia a un conjunto de enfermedades poco frecuentes que generan piel frágil con ampollas en el paciente. Existen 4 variantes principales de esta patología: distrófica, simple, hemidesmosómica y juntural. La prevalencia del tipo simple —de las más comunes— es de 6 pacientes por cada millón de nacimientos.
En esta enfermedad se producen unas ampollas características después de una lesión menor, como puede ser una fricción somera o la aplicación de calor. Además, cabe destacar que se trata de una patología hereditaria, es decir, que se transmite de padres a hijos.
¿Qué es la epidermólisis ampollosa?
Como hemos dicho, existen 4 variantes de esta patología. Te contamos las 3 más comunes en los siguientes apartados.
1. Epidermólisis simple
Tal y como indica el portal Medscape, es la variante más común, con una prevalencia aproximada de 6-7 casos por cada millón de recién nacidos. Si se presenta en forma de un subtipo leve, solo causa ampollas en las plantas de los pies y las palmas de las manos.
Por otro lado, el subtipo grave provoca ampollas en el tronco, el cuello, los brazos y la mucosa oral. Estas se producen de forma espontánea o después de un trauma simple. Las surgencias ampollosas tienen lugar en las células basales de la epidermis.
2. Epidermólisis distrófica
Los subtipos leves y moderados afectan únicamente a los codos, las manos, las rodillas y los pies. Por otro lado, la variante grave se presenta con ampollas mucocutáneas difusas al nacer, tal y como explica el Manual MSD. En algunos casos, toda la mucosa gastrointestinal y la superficie de la piel pueden verse afectadas de forma simultánea.
3. Epidermólisis juntural
Un subtipo leve afecta a las zonas previamente nombradas en casos poco severos y suele disminuir en lo que a sintomatología se refiere después de la lactancia. Por otro lado, los casos graves comprometen la conjuntiva, la boca, el tubo digestivo, las vías respiratorias y el tracto genitourinario.
Esta variante de la epidermólisis ampollosa afecta a menos de 2,5 infantes por cada millón de recién nacidos vivos. Tal y como indica la Fedaración Española de Enfermedades Raras, en esta ocasión las ampollas se forman en la lámina lúcida de la membrana basal.

Para saber más: Ampollas en la piel, 7 consejos para curarlas
Causas y factores de riesgo
Tal y como indica la Clínica Mayo, la epidermólisis ampollosa es hereditaria en la mayoría de los casos. Esta enfermedad puede surgir cuando las mutaciones genéticas causales las porta uno de los dos padres (autosómica dominante), los dos (autosómica recesiva) o, más raro, aparecer de forma adquirida a lo largo del tiempo.
La variante adquirida puede manifestarse a cualquier edad, mientras que la congénita comienza al momento del nacimiento o poco después. Dependiendo del tipo de epidermólisis ampollosa se pueden citar diversos factores de riesgo:
- Tener padres con historial de epidermólisis: por esta razón se recomienda asesoría genética para los padres potenciales con cualquier tipo de historial de la enfermedad.
- Presentar enfermedades autoinmunes: según el Manual MSD, se cree que la epidermólisis ampollosa adquirida se relaciona con patologías autoinmunes. En ellas participan anticuerpos dirigidos al colágeno tipo VII, una proteína esencial en la unión dermoepitelial.
- Tener otros trastornos: mieloma múltiple, amiloidosis, linfoma, enfermedad inflamatoria intestinal y lupus eritematoso sistémico.
Principales síntomas de la epidermólisis ampollosa
El signo principal es la aparición de ampollas con estímulos mínimos, como puede ser la aplicación de calor, un roce, una caricia o un abrazo. La Biblioteca Nacional de Medicina de Estados Unidos muestra los síntomas accesorios más comunes. Entre ellos encontramos los siguientes:
- Alopecia o pérdida de cabello, producto de la cicatrización de la piel lesionada.
- Ampollas alrededor de los ojos y la nariz.
- Dificultad al respirar. Se manifiesta cuando se forman ampollas en la mucosa del árbol respiratorio.
- Ampollas en el interior o alrededor de la boca y la garganta. Esto provoca en el infante dificultad para tragar (disfagia). También pueden aparecer problemas dentales, como caries.
- Deformidad, engrosamiento atípico y pérdida de las uñas.
- Piel con abundante picor y dolor.
El abanico de síntomas que puede presentar un paciente es muy amplio. Esto puede ir desde la formación de ampollas con un roce a que las mismas aparezcan en el interior del cuerpo, dañando así órganos y estructuras fisiológicas esenciales para la vida.
Diagnóstico
El primer paso para diagnosticar la epidermólisis ampollosa es analizar la piel del paciente. Después de esto se toman muestras de su epidermis, se realizan pruebas genéticas y ciertos exámenes microscópicos especiales.
Los antecedentes familiares pueden mostrar el modo de herencia de la enfermedad y, por tanto, su variante.
Tratamiento de la epidermólisis ampollosa
En primer lugar, es necesario destacar que esta enfermedad no se puede curar nunca. Por ello resulta esencial realizar cambios en el estilo de vida y el hogar del paciente, además de buscar ayuda profesional en diversos frentes.
Te presentamos algunos de los métodos de abordaje más comunes:
- Medicamentos: se pueden prescribir para paliar el picor, la hinchazón y el dolor. También se necesita el uso de antibióticos si las ampollas dan lugar a una infección bacteriana generalizada.
- Cirugía: pueden ser necesarios injertos de piel en caso de que las ampollas superficiales comprometan la estructura epidérmica. Si estas formaciones aparecen en mucosas internas se puede requerir un ensanchamiento del esófago y la colocación de una sonda gástrica.
- Fisioterapia: la fisioterapia y la terapia ocupacional pueden ayudar al paciente a gestionar el dolor y recuperar la movilidad.
Pronóstico
Hablar del pronóstico de la epidermólisis ampollosa es complejo, pues depende mucho de la gravedad y del tipo de presentación. Las formas leves mejoran con la edad y su pico sintomático es durante la infancia, mientras que las graves reportan una tasa de mortalidad muy elevada.
Uno de los peligros más grandes es que se produzca una infección sistémica. Cuando la piel se ve tan dañada, es posible que entren agentes bacterianos más fácil, lo que favorece la evolución hacia shock séptico y muerte.
Para saber más: ¿Qué es la sepsis o septicemia?
Entre las enfermedades raras, la epidermólisis ampollosa
La epidermólisis ampollosa es una enfermedad muy rara, pues su variante más común solo afecta a 6-7 infantes por cada millón de recién nacidos. Además, es posible intuir cuándo va a aparecer en base a ciertas pruebas genéticas y el historial familiar.
En los casos leves, con seguir las instrucciones de los médicos, modificar los hábitos diarios y consumir fármacos cuando sea necesario puede ser suficiente. Por desgracia, los cuadros graves tienen pronósticos muy malos.

